病院運営 2019.08.05
日本の医療のあり方はどう変わる?−従来型医療から生活支援型医療への転換
芳珠記念病院 理事長 仲井培雄先生
人口減少、少子高齢化が進展する日本において、医療のあり方は変化し、治すことが中心の「従来型医療」から、治し支える「生活支援型医療」へと転換しています。このような変化のなかで、地域と病院の関わりはどのように変容しているのでしょうか。
石川県能美市で、芳珠記念病院をはじめとする医療・介護サービスを幅広く展開し、地域共生社会を目指すほうじゅグループ理事長の仲井培雄先生に、お話を伺いました。

治す「従来型医療」から、治し支える「生活支援型医療」への転換
日本は今、人口減少と少子化、超高齢社会の時代を迎え、認知症高齢者の激増や、医療の需要・供給の地域間格差といった社会的な課題が山積しています。そのようななか、医療のあり方は、治すことが中心の「従来型医療」から、治し支える「生活支援型医療」へと転換しつつあります。
このような流れのなか、国は、2018年度の診療・介護報酬の改定で、「QOL(Quality of life:生活の質)とQOD(Quality of death:死の質)の向上」を目指す方針を打ち出しました。
その内容は、介護保険による自立支援や、保険者の健康増進に対するインセンティブ付与、高度・先進医療の保険収載によって健康寿命(日常生活に制限のない期間)を延ばしQOLの向上を目指し、そのうえで、人生の最終段階における医療・ケアの決定プロセスに関するガイドラインの活用によってQODの向上を目指す、というものです。
ここからは持論ですが、この方針には、働き方改革によって医療・介護従事者のQOLを、共生型社会の実現によって地域住民のQOLとQODを向上させるという意味も込められていると思います。
生活支援型医療を必要とする患者さんを、どのように支えるか
高齢の患者さんは、代謝能力が低下し、慢性疾患や複数の傷病を抱えているという特徴があります。このような患者さんが増加したことで、入院の契機となる疾患を発症する前から日常的な生活支援を必要とするケースが増加しています。これはまさに「生活支援型医療を必要とする患者像」であり、同時に、「地域包括ケア時代の患者像」ともいえるでしょう。
このような地域包括ケア時代の患者像と、各種ガイドライン*を照らし合わせた結果、地域包括ケア時代の患者さんにどのように対応するべきか、というポイントが見えてきました。
✔リハビリ、栄養不良、認知症、ポリファーマシーに対して包括的に対応する
✔患者さんとご家族をチーム医療の一員に迎え、本人の意思決定を支援する
✔「食べる」ことからQOLを考える
- リハビリ、栄養不良、認知症、ポリファーマシーに対して包括的に対応する
たとえば、栄養不良でサルコペニアになっていたり、ポリファーマシーの有害事象が起こっていたりすると、積極的にリハビリを行うことは難しいです。また、認知機能の低下がみられると、ADL(日常生活動作)が低下したり、リハビリ指示が受け入れにくくなったりします。そのため、リハビリ、栄養不良、認知症、ポリファーマシーに対する包括的なケアを行うことが重要であり、生活支援型医療の実現に欠かせないと考えます。
*認知症疾患治療ガイドライン2010、静脈経腸栄養ガイドライン-第3版2013、高齢者の安全な薬物療法ガイドライン2015、脳卒中治療ガイドライン2015
- 患者さんとご家族をチーム医療の一員に迎え、本人の意思決定を支援する
厚生労働省が発行した「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン(2018年度版)」では、人生の最終段階における医療・ケアのあり方について、医師などの医療従事者から患者さんとご家族に適切な情報提供と説明がなされたうえで、介護従事者など多専門職種からなる医療・ケアチームと本人が十分に話し合い、本人の意思決定を基本として進めること、と示されています。
心身の状態によって意思は変化しうるため、患者さんと繰り返し話し合うことが大切です。さらに、話し合いによって患者さんの人生観や価値観などをできる限り把握し、その内容を文章にまとめて共有しておくことがポイントとなります。
そのうえで、本人の意思確認ができる場合には、本人と医療・ケアチームが十分に話し合って本人が意思決定を行い、一方、本人の意思確認ができない場合には、家族が本人の意思を推定して、本人にとっての最善の方針を検討します。本人の意思確認ができず、さらに家族がいない、あるいは家族が本人の意思を推定できない場合には、医療・ケアチームが、本人にとっての最善の方針を慎重に検討します。
このように、人生の最終段階における医療・ケアのあり方については、患者さんとご家族をチーム医療の一員として迎えて意思決定支援を行い、患者さんのQOD向上を目指すことが重要だと考えています。
- 「食べる」ことからQOLの向上を目指す
適切にリハビリを行うためには、きちんと食事をして栄養状態を良好に保たなければいけません。しかし、認知症患者さんのなかには、どんなに栄養価が高くても好きな食べ物でなければ食べてくれない方もいらっしゃいます。
逆に考えると、大好きな食事でQOLが向上し、きちんと食事ができれば栄養状態や意欲が向上し、少しずつリハビリを行うことができます。それは、食から医療・ケアにつながる良好なサイクルといえるでしょう。このように、「食べる」ことからQOLの向上を目指すことは非常に重要です。
生活支援型医療を実現するための「Person Flow Management(Per FM)」
生活支援型医療を実現するためには、退院後の地域での生活を支える地域内多職種協働の仕組み「Person Flow Management(以降、Per FM)」が必要であると考えています。これは、患者さんを地域の生活者として捉え、病院と地域が一体となって、切れ目のない医療・介護を提供するためのマネジメントサイクルです。
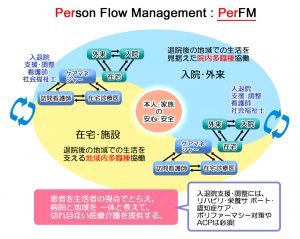
まず、Per FMの中心には、患者さんとご家族の安心・安全があります。それを叶えるために、病院は患者さんの退院後の生活を見据えて、多職種協働で入退院支援・調整を行います。さらに、在宅医療・介護施設はそれを引き継ぎ、地域での生活をサポートします。病院での治療が必要になったときでも、切れ目のない医療・介護を患者さんに提供できるよう、在宅医療・介護施設は病院と連携します。
Per FMの考え方は、先ほど申し上げた、リハビリ、栄養不良、認知症、ポリファーマシーに対する包括的な提供体制の基盤となります。
「地域共生社会」の実現に向けて
これまで述べてきたように、治すことが中心の「従来型医療」から、治し支える「生活支援型医療」へ医療の形が変化するなかで、医療・介護には、地域と深くかかわり合い、協働していくことが求められています。私たちは、「地域共生社会」の実現に向けて、包括的支援体制を構築すると同時に、土台となる地域力の強化を図る必要があると考えます。
このような考え方に基づき、ほうじゅグループでは、2018年に共生型施設「G-Hills」を開設し、高齢者、障害を持つ方、子ども、生活困窮者に対する共生型サービスの提供をスタートしました。
*G-Hillsについては、次の記事をご覧ください。















