医療倫理 2021.06.03
ACPの前段階で必要な“ALP(アドバンス・ライフ・プランニング)”とは?
東京慈恵会医科大学附属柏病院 総合診療部 診療部長/教授 三浦靖彦先生
今後の治療・ケアについて患者さん・ご家族と医療従事者があらかじめ話し合う自発的なプロセス“ACP(Advance Care Planning:アドバンス・ケア・プランニング)”。長年臨床倫理の問題に取り組み、啓発・研修活動などを精力的に行う三浦 靖彦(みうら やすひこ)先生(東京慈恵会医科大学附属柏病院 総合診療部 診療部長、教授)は、「健康なときに自分自身の人生について考える過程が重要」と話します。ACPの前段階で必要なALPとはどのようなものか、三浦先生に伺いました。
ALP(アドバンス・ライフ・プランニング)とは
今後の治療・ケアについて患者さん・ご家族と医療従事者があらかじめ話し合う自発的なプロセスをACP(Advance Care Planning:アドバンス・ケア・プランニング)といいます。ACPでは患者さんの意向や価値観、目標、気掛かりなこと、病状や予後、治療やケアに関する意向と提供体制について、本人と関係者、医療ケア従事者が話し合いを行います。話し合いの結果は記述され、ケアに関わる人たちに共有されることが望ましく、健康状態や生活状況の変化に応じて定期的に話し合いを行うことが重要です。
私は、このACPに関する概念図を新たに作りました。特筆すべきは、ACPの外側にある“ALP(Advance Life Planning:アドバンス・ライフ・プランニング)”の重要性です。
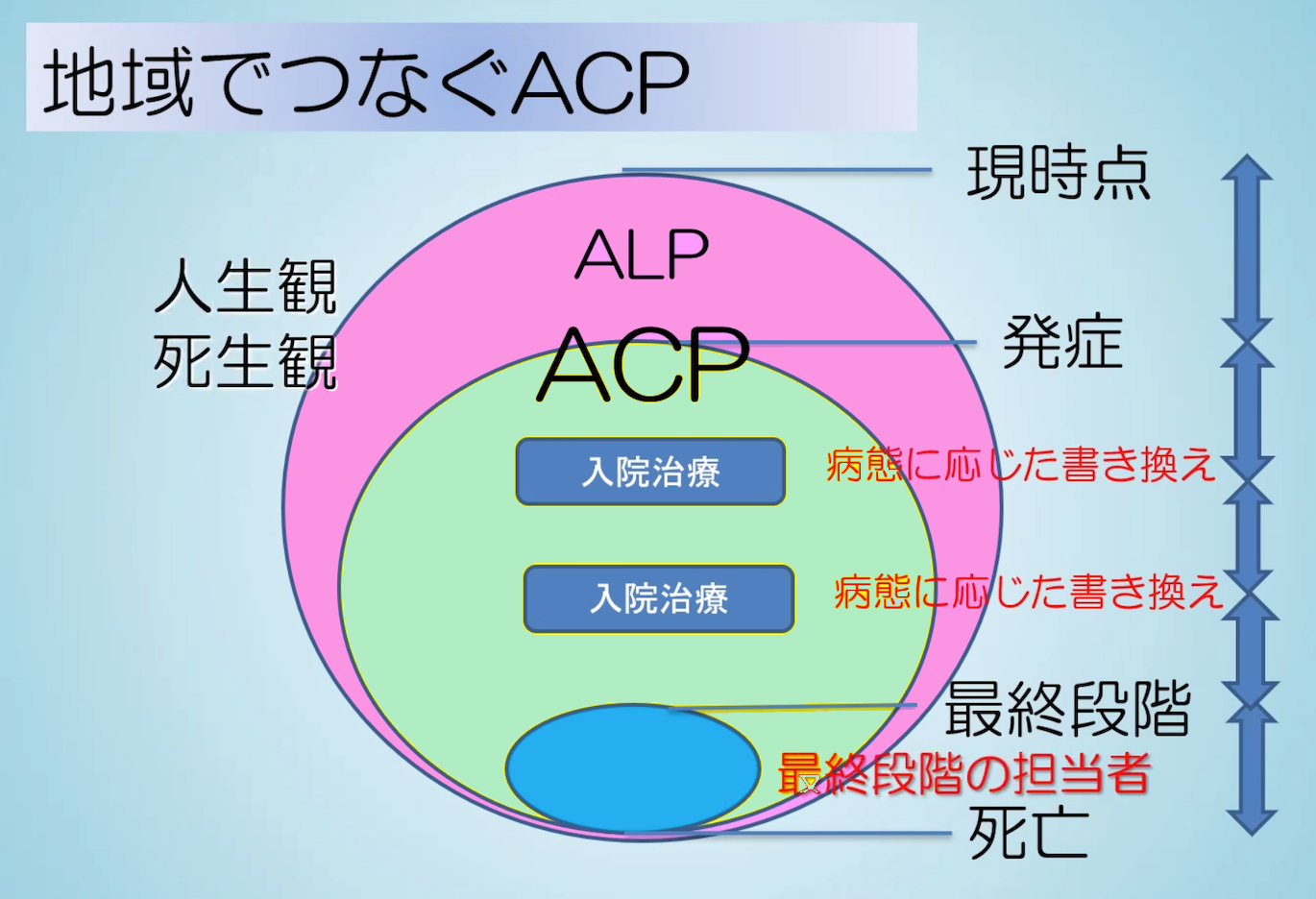
ACPが、病気を発症した後で「どこでどのように医療・ケアを受けたいか」や「もしものときに受けたい医療と受けたくない医療は何か」を考えるものだとすると、このALPはもっと手前の健康なときから人生観や死生観を元に「自分は何を大切にしているのか」「どのような人生を歩みたいか」について考えるものです。
皆さん、小学校などで卒業文集を書いたかと思います。ALPはその延長線上にあるものとイメージしていただければよいでしょう。「こんな大人になりたい」と人生を思い描いた卒業文集があったのなら、中学校や高校でも同じように思いや人生観をつづり、社会人になったときや結婚したとき、子どもが生まれたときなど人生の節目にもライフプランを立てていく。自分の人生の物語をよく考えておけば、自分の人生観や死生観が明確になり、延長線上にある人生の最終段階のことも自ずと見えてくるのではないかと思っています。「自分は何を思い、何を大切にしているのか」を考えることは、ACPの基本骨格を形成するでしょう。
地域でつなぐALPとACP
ALPを作成する段階に、医師はなかなか介入できません。なぜなら健康なときに人は医療機関を受診しないからです。ではどのようにALPを作ればよいかというと、それはおそらく地域だと思います。その人自身、ご家族、地域社会が主体となってALPを作る風土を醸成できれば理想的です。それぞれのALPを地域の中でつなぐようにして、たとえばかかりつけ医がALPを受け取り、「あなたは◯◯な病気にかかってしまったので、ALPの中のこれは難しくなるから、このように変更したらどうでしょうか」と提案する。医療・ケアが必要になった段階で医療者がそれを受け取り、ALPを基盤にACPを更新していく。そうやってタスキをつなぐように本人の人生のナラティブを作っていけたらよいと考えています。

素材:PIXTA
状況によって人の心は揺れ動き、選択は変化する
自分の人生について考えるのと同時に、本人にとっての最善の選択というのは状況によって大きく変化することも理解していただきたいです。
市民公開講座などで皆さんへよく問いかけるものがあります。「無駄な延命治療はしたくない人」「重症の肺炎になったときに人工呼吸器による治療を希望しない人」と聞くと、ほとんどの方が手を挙げます。ところが、「お孫さんがオリンピックの選手になって来月出場します。しかしあなたは肺炎になり、人工呼吸器を付ければ2分の1の確率で治ると言われました。それでも人工呼吸器による治療を希望しない人は?」と尋ねると、手を挙げる方は半分ほどに減るのです。
このように、その時々の状況によって気持ちは揺れ動き、人生の最終段階における医療・ケアの選択は変化します。ですから、ACPにおいても健康状態や生活状況が変化した時点で本人の意思を確認し直す作業が不可欠なのです。
人生観・死生観に対する文化の違い
日本ではALPを作る風土がありませんが、欧米では個々人の人生観や死生観が比較的はっきりしており、ACPやPOLST(Physician Orders for Life-Sustaining Treatment:生命維持治療に関する医師による指示書)の過程で時間をかけずに意思決定できる方が多いようです。
それを象徴するエピソードとして、日本・アメリカ・ドイツにおける透析治療に関する意識調査の研究に協力したときの話があります。1994年に実施した調査では、アメリカでは透析患者さんの死因の大部分を“透析中止”が占めていました。その理由の多くは「このような延命措置を受けながら生きていくよりも透析を中止して死を選ぶ」というものでした。日本の場合、このような理由で自ら透析中止を希望する方は多くありません。このような国による人生観・死生観に対する考え方の違いを知ってとても驚きました。
自宅でご家族をおみとりする際に知っておくべきこと
病院でおみとりをする場合は、私たちは機械的に“死”を認識します。血圧や呼吸機能の低下、心拍数の減少が見られ、心電図のモニターがフラットになっていく――そして最終的に全てが停止して死を迎える。そのような死のイメージが医療の現場に定着していることは、「人の生死はモニターがないと判断できない」と思っている学生さんがたくさんいる現状からも明らかです。
テレビドラマなどでは病院で患者さんが亡くなる場面がたびたび描かれますから、一般的にも人が死ぬ瞬間をモニターと結び付けて考えている方が多いかもしれません。近年、「心臓が止まる瞬間を必ず医師が確認する必要がある」「ご家族が息を引き取ったらすぐに主治医を呼んで死亡を確認しなければいけない」と思っている人が多くいらっしゃいます。
しかし、自宅でおみとりをする場合、心臓の鼓動が0になった瞬間を厳密に見極める必要はありません。いわゆるモニターで分かるような“死の瞬間”に捉われる必要はないということです。
私が考える日本人の穏やかな死の原風景は、たとえば人生の最終段階を迎えたおじいちゃんが自分の部屋で寝ていて、隣の大広間では親戚が大勢で食事をしたりお酒を飲んだりしている。そのうちに「あれ、息をしていないね」と皆が気付き、おじいちゃんは自然に息を引き取っていた、そんな風景です。
なおかつ、たとえばそれが夜中の2時頃なら、朝になってから主治医に電話をかけて「おじいちゃんは昨夜2時頃に呼吸が止まったみたいです。そこからだんだん体が冷たくなっていきました」と報告する。そして医師や看護師が来て、ご家族の報告を元に死亡推定時刻を入れた死亡診断書を書く。そのような形で構わないのです。
よい在宅医や訪問看護師は、自宅でのおみとりについて事前にご家族に説明してくれるでしょう。たとえば、最期の瞬間に向けて息が静かになっていくのは自然なことなので患者さんの呼吸が弱くなったときに慌てて救急車を呼ぶ必要はなく、もし夜中なら翌朝に看護師に電話をくれれば大丈夫であると伝えてくれるはずです。
※三浦 靖彦先生のあゆみについては次の記事をご覧ください。















