病院運営 2020.07.10
日本の高齢者救急医療の現状と課題――在宅と救急の連携に向けた取り組み
医療法人社団青燈会 小豆畑病院 理事長 小豆畑丈夫先生
日本の高齢化率は2018年に28%を超え、世界でも類を見ない超高齢社会に突入しています。このような流れの中で、高齢者の救急医療はどのように変化しているのでしょうか。茨城県那珂市で医療法人社団青燈会 小豆畑病院の理事長・院長を務め、在宅と救急の連携を推進するべく活動を続ける小豆畑 丈夫(あずはた たけお)先生に、お話を伺いました。
日本における高齢者救急医療の現状と課題
日本の高齢化率は、1970年に約7%(高齢化社会)、1994年に約14%(高齢社会)、2007年に21%(超高齢社会)、そして2018年には28%を超えました。この経緯を見ると、日本はすでに超高齢社会を超え、次の時代に突入しているとも捉えられます。私はこの未曾有の時代を、“超超高齢社会”と呼んでいます。
このように人口構造が変容するなかで、国はこれまでの病院診療を中心とする医療のあり方を変え、高齢の方が住み慣れた地域で最後まで自分らしい生活を続けられるよう“地域包括ケアシステム”の構築を推進しています。このような動きから分かるのは、日本の医療はすでに病院医療と在宅医療という二つの基盤で考えなければ成立しないということです。
このように人口構造と社会システムが変容するなかで、高齢者救急の現状はどのように変化しているのでしょうか。救急搬送の件数そのものは、1990年代から基本的に増加傾向にあります。たとえば、1998年の救急出動件数は370万件でしたが、2018年には661万件となり、20年間で2倍以上に増加しました。
そして、救急搬送人員における年代別の構成比から高齢者の占める割合を見てみると、1998年には35.1%だったものが2018年には59.4%となり、大幅に増加していることが分かります。救急搬送される方の6割ほどが高齢者ということです。すなわち、救急搬送件数増加の背景には高齢者の搬送件数増加があるともいえます。
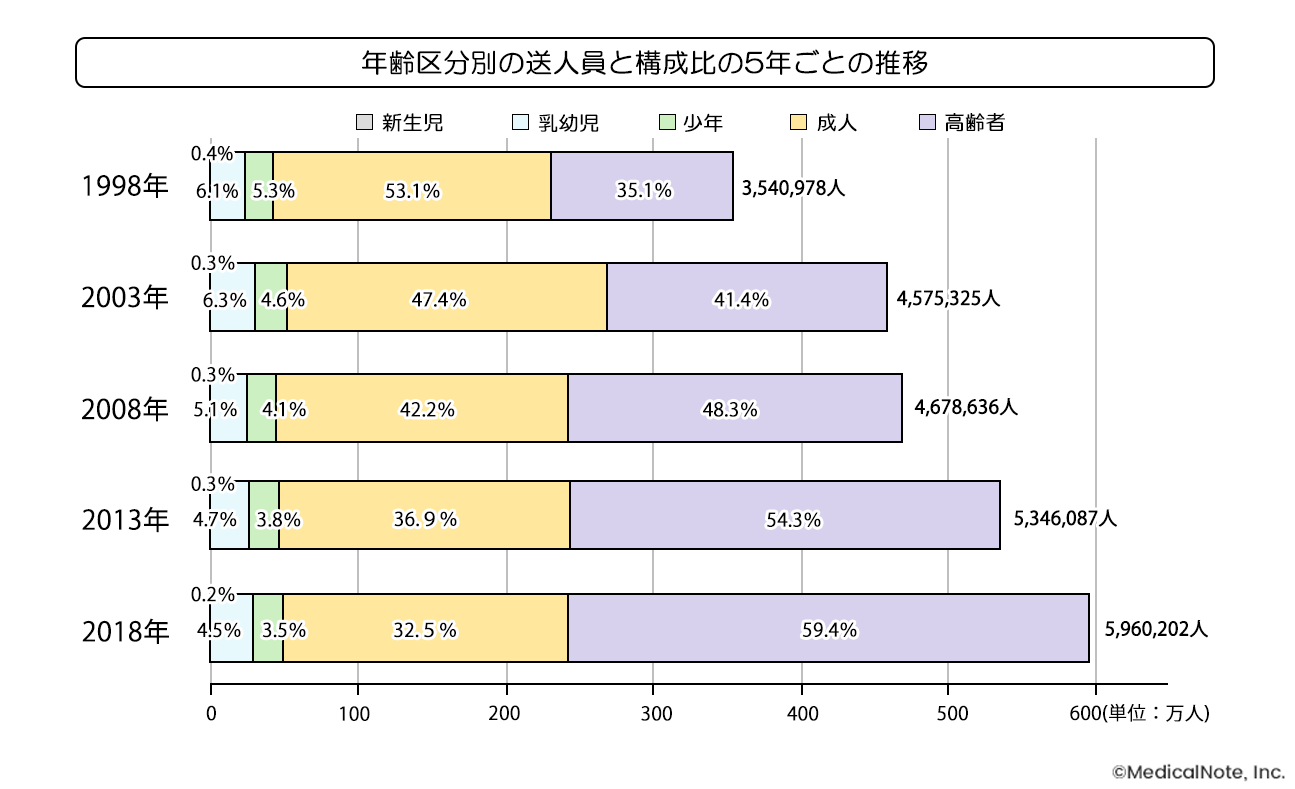
出典:総務省2019年平成 30 年中の救急出動件数等(速報値)」の公表
次に救急搬送の構成比を見てみると、交通事故は1998年に19.9%でしたが2008年には7.4%に減少しており、一方、急病は54.4%から65.3%に増加しています。つまり救急医療では今、急病すなわち内科的疾患の急変などを多く診ているということです。
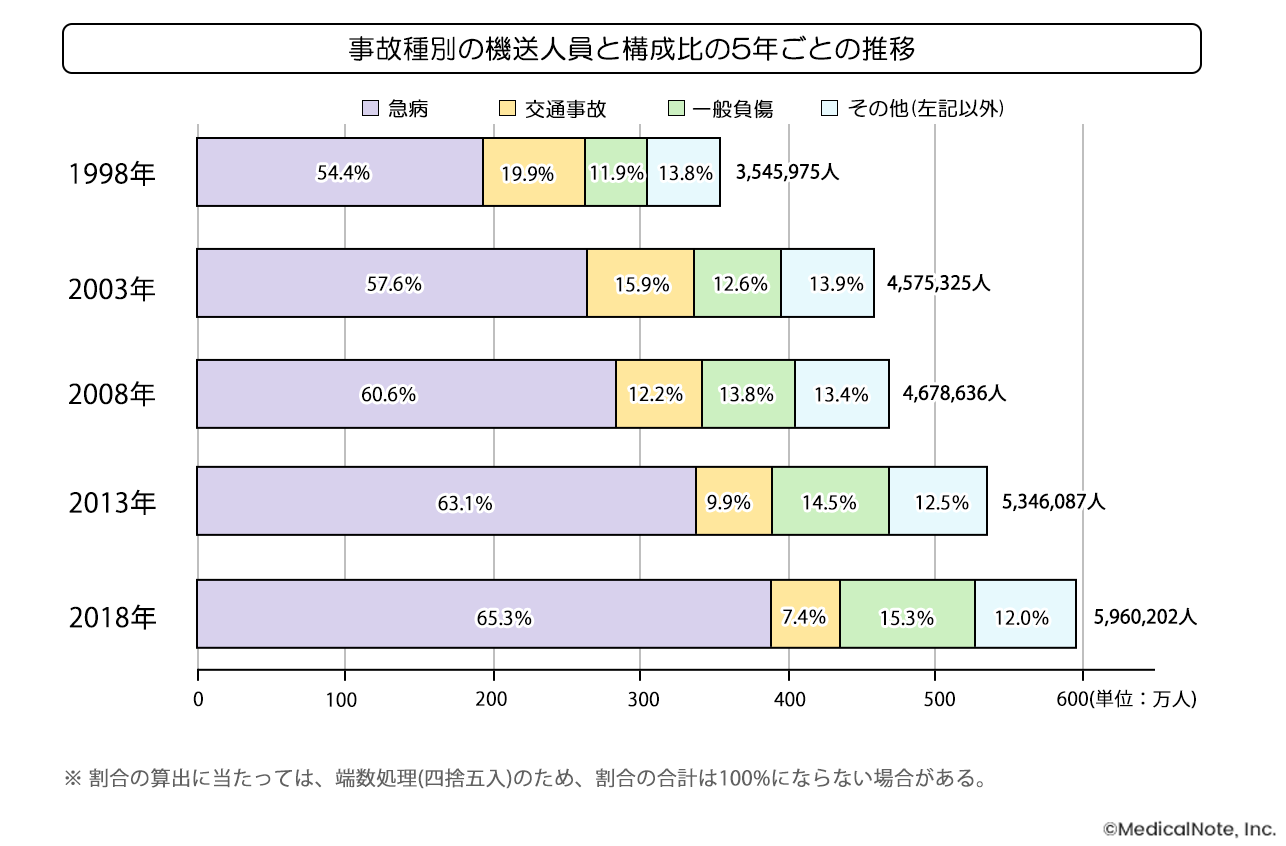
出典:総務省2019年平成 30 年中の救急出動件数等(速報値)」の公表
では、現在の救急医療、特に高齢者救急にはどのような課題があるのでしょうか。厚生労働省の調査によると、“2012年以降に在宅の患者さんを連携医療機関に緊急入院させようとしてできなかった経験の有無”について、一定程度の医療機関が“複数回あった”と答えています。
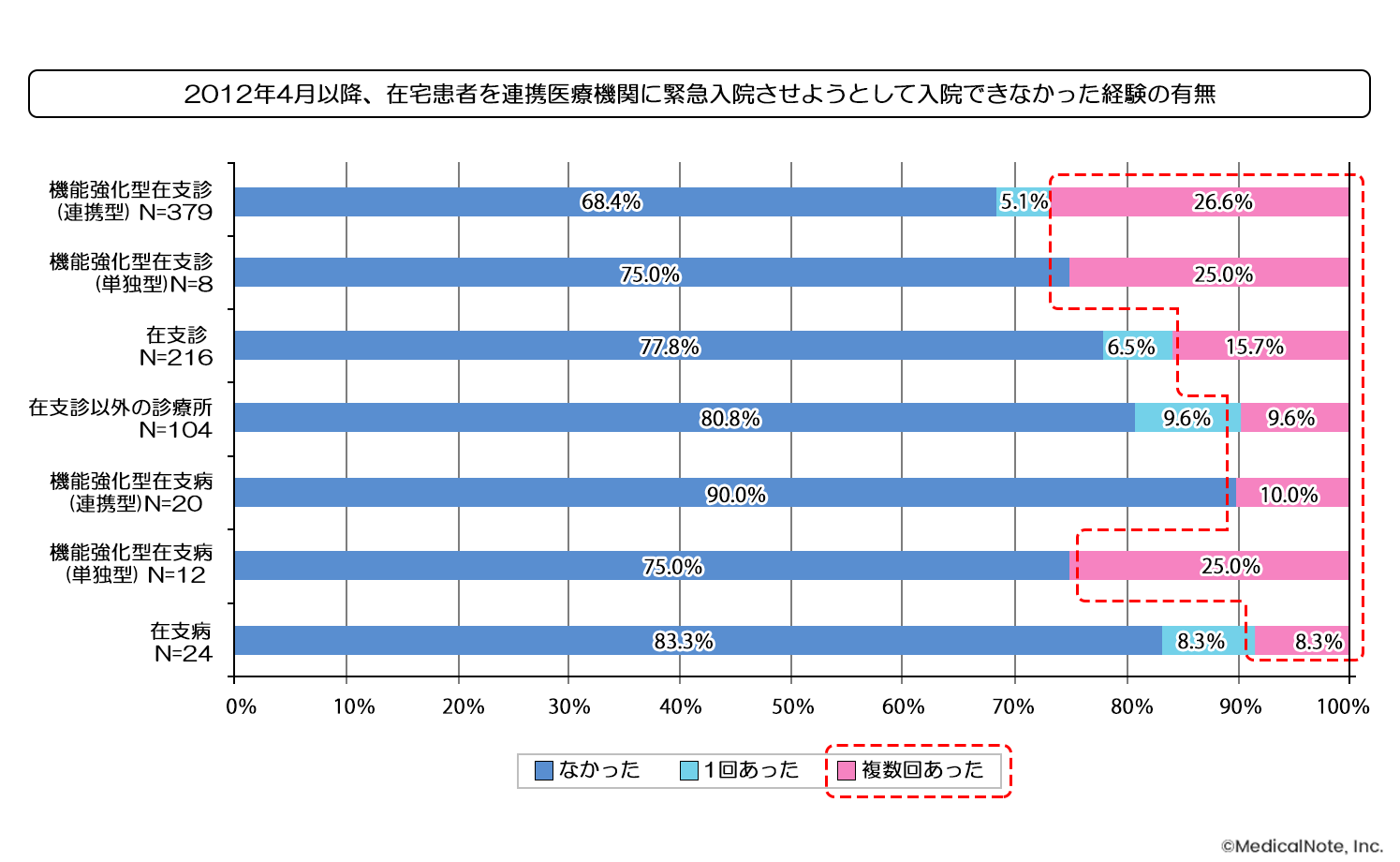
出典:中央社会保険医療協議会2012年検証部会調査(在宅医療)
この背景には、病院と在宅医の連携不足という一つの問題があると考えています。たとえば、患者さんの救急対応時に在宅医療を担う医師と連絡が取れない状況があります。それゆえに、基本的な情報が乏しいなかで救急処置を開始せざるを得ないのです。すると、後からご家族に「延命治療は望んでいなかった」と言われてしまうなどの齟齬や混乱が生まれ、救急の現場では徐々に在宅の患者さんの受け入れを躊躇するようになります。
さらに、254施設を対象とした東京都医師会の調査では、高齢者の救急搬送を受け入れたうちの30%が“問題あり”で、その理由としては“1か月以上の長期入院”が42.4%ともっとも多く見られました。全国的に病床の機能分化が進むなかで在院日数を減らすことを求められている急性期病院にとって、長期入院となりうる高齢者の救急搬送を受け入れることはデメリットになっていると考えられます。
これまでの話をまとめると、日本ではすでに在宅と病院の両方で患者さんを診る必要があるにもかかわらず、両者の連携がうまく取れていない現状があり、在宅患者さんの急変時にかかる受け入れ体制の整備が急務であるということです。
日本在宅救急医学会における“在宅と救急の一つの病院連携”の取り組み
なぜ在宅と救急の間で問題が起こっているかといえば、相互の理解がなく、連携が取れていないからでしょう。私自身、救急と在宅を経験するなかで、この二つの分野は同じ医療にありながら互いを理解するチャンスが少ないと感じていました。しかし、このままでは現状の課題は解決できません。そこで、在宅と救急における課題を解決するべく照沼 秀也(てるぬま ひでや)先生と共に2017年に発足したのが “日本在宅救急医学会”です。
*照沼秀也先生の記事はこちらをご覧ください。
日本在宅救急医学会では、2016年1月より茨城県北部における“在宅と救急の一つの病院連携”を始めました。これは、一つの病院内で外科医と内科医が協力して1人の患者さんを治療するように、在宅と救急が連携を深める取り組みです。
具体的には、以下のような取り組みを行いました。
✔︎ 在宅患者さんの急変時には、かかりつけの在宅医から受け入れ先の医師に必ず連絡をして情報共有を行うことを徹底
✔︎ 1人の患者さんに関する合同ケースカンファレンスを実施
✔︎ 在宅と救急のスタッフによる合同勉強会・講演会を開催
✔︎ 両方向の簡易な患者紹介システムの導入
✔︎ 退院後のケアについて両施設で検討
まず重要なことは一つ目の情報共有です。先ほどご説明したように、在宅患者さんの急変時に在宅医と連絡がつかず、病院側で基本的な情報が得られないことが問題になります。そのため、必ず在宅医が受け入れ先の病院に連絡を入れ、患者さんの情報(年齢、病歴、家族構成など)を共有するようにしたのです。そして、互いに連絡を取りやすい関係を構築するために、一人の患者さんに関する合同カンファレンスを実施したり、在宅と救急(病院)スタッフが集まる合同勉強会や講演会を開催したりしました。勉強会は年に3回、100人ほどが参加、講演会は年に2回、300人ほどが参加し、このような機会を通じて顔の見える関係を築くことが可能になりました。
また、在宅患者さんの受け入れ後に入院が必要となった場合の紹介状に関しては、基本的な情報に加えてチェック項目への記入を行う紹介状を導入し、薬剤の情報は処方箋をそのまま添付する形にしました。さらに患者さんの退院時には、退院後のケアについて両施設で検討しています。
このような取り組みを1年間継続した後、患者さんを紹介した在宅医10名を対象に連携前後の比較アンケートを実施しました。すると、連携後の紹介が円滑化したとの回答が多く(円滑化した60%、やや円滑化した30%)、また、連携後の紹介ストレスが軽減したとの回答も多く見られました(軽減した70%、やや軽減した20%)。
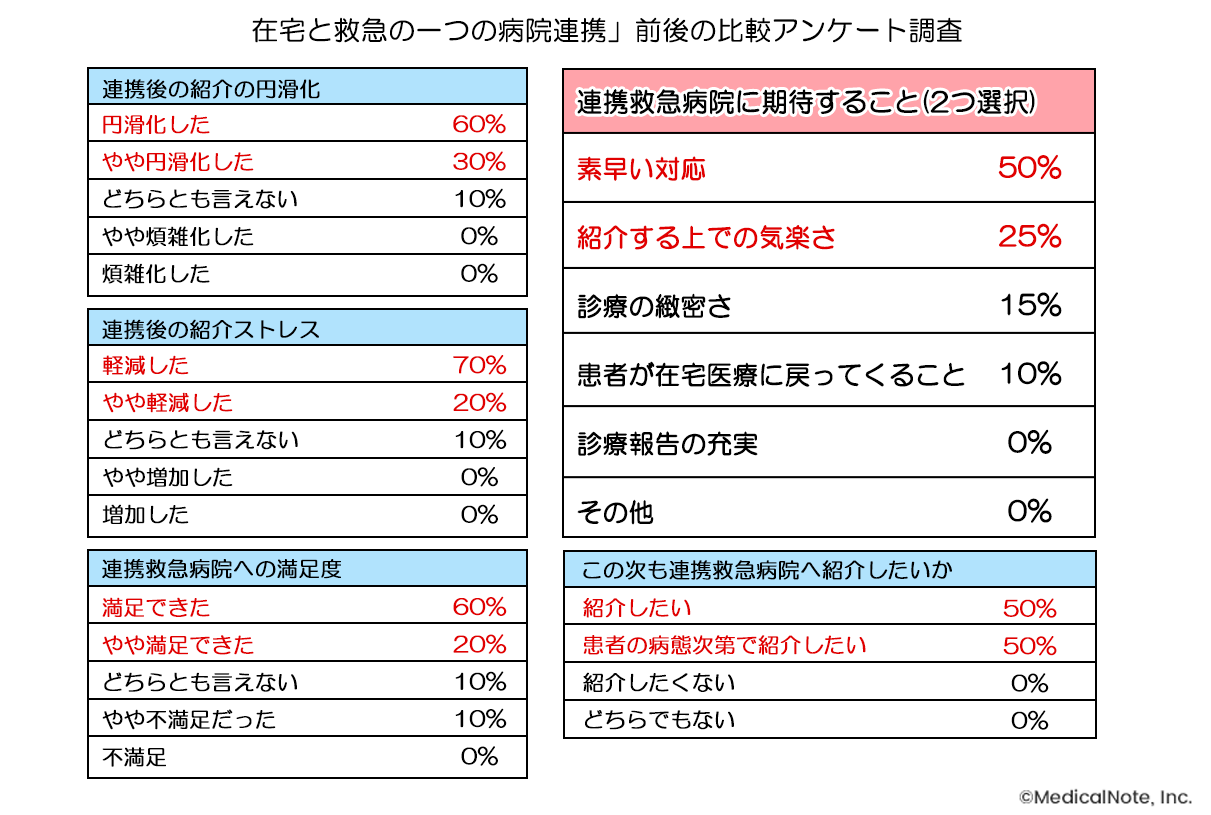
茨城県はもともと全国的にも人口あたりの医師数が少なく、さらに北部の場合、病院などの医療資源がつくば市などの南部に集中していることから医療過疎地域となっていました。このような地域において、在宅と救急が連携して在宅患者さんをスムーズに受け入れることは非常に有意義なことと捉えています。また、今後の計画としては電子カルテの共有化を考えており、連携体制のさらなる強化に向けて活動を続ける所存です。
日本在宅救急医学会では、これまで3回の学術集会を開催しました(2020年4月時点)。全国からさまざまな職種の方に参加していただき、在宅と救急の分野で問題意識が高まっていることを実感しました。今、私たちが目指しているのはガイドラインの作成です。それを実現するためにはエビデンスとなる研究や論文を集めなければなりません。そこで2019年の学術集会を『在宅救急診療ガイドライン作成に向けて』と題し、データ収集の一助となるよう試みました。
2020年9月には第4回日本在宅救急医学会学術集会が開催される予定です。ご興味のある方は奮ってご参加ください。
“いばらき地域医療プログラム”の推進――明日の医療を支える人材の育成に向けて
“在宅と救急の一つの病院連携”によって、超高齢社会における地域医療のあり方が見えてきました。それは、日常の医療、つまり入院しない医療は在宅が担い、在宅の患者さんが急変した際には病院が医療を担いますが、その際すぐ三次救急に行くのではなく、地域の病院が患者さんの情報を持ったうえで二次救急を担い、可能な限り地域で完結させるべきだということです。そして、必要なときには適切に三次救急につなぎ、また、退院後には適切な施設や在宅医療に連携することが重要です。
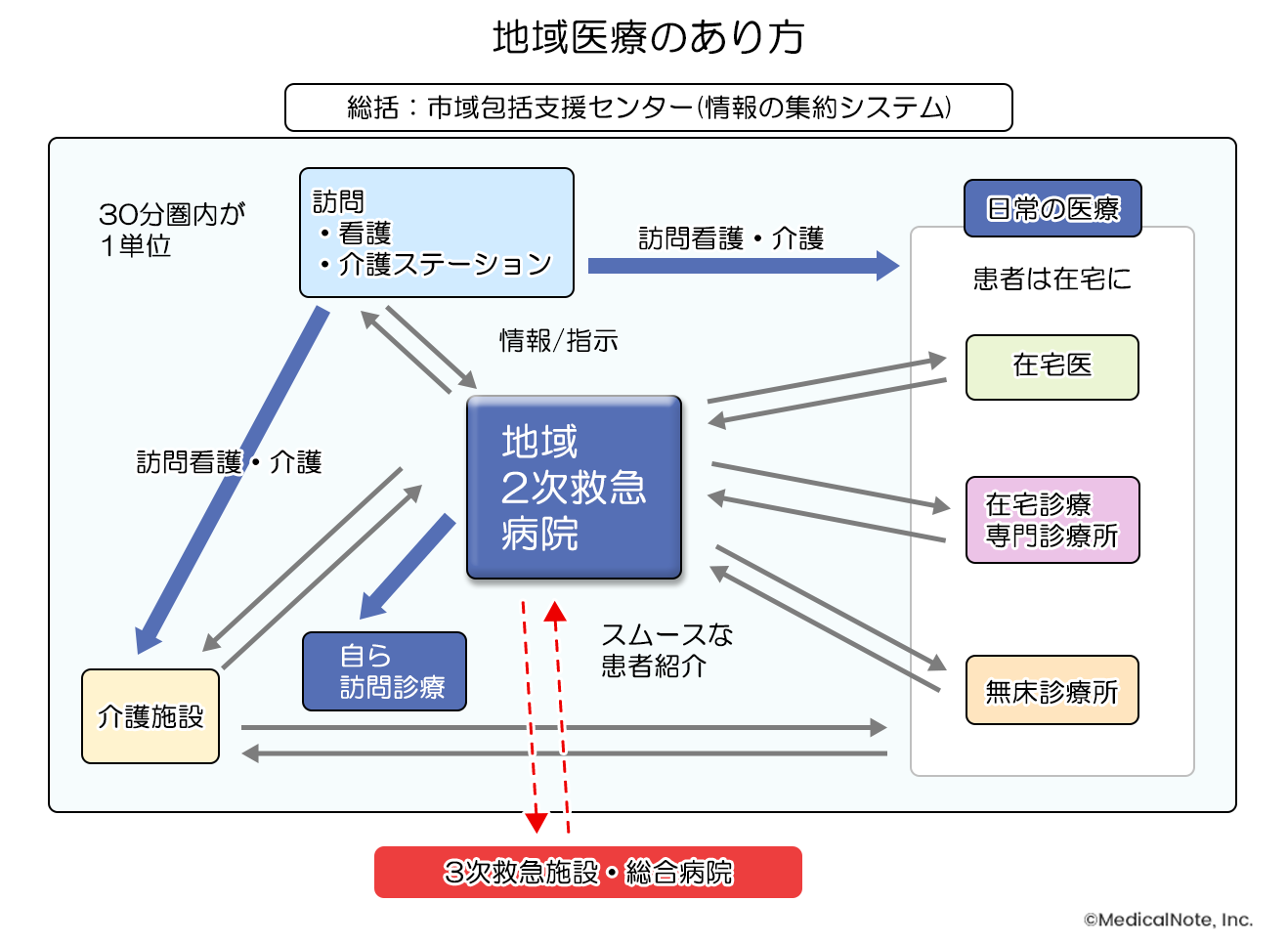
このような前提において、二次救急を担う地域の病院では医師にどのような資質が求められるのでしょうか。それは、救急集中治療の経験、慢性疾患の知識、在宅医療の実践です。そこでこれらの能力を備えた医師を育成するべく、当院では“いばらき地域医療プログラム”を作成しました。当プログラムは、3年間の研修を通して慢性疾患診療、在宅医療、救急医療の三つを実践的に学び、地域医療のさまざまなシチュエーションに対応できる能力の習得を目指しています。この研修を通じて、日本におけるこれからの医療を担う人材の育成に貢献できれば嬉しいです。















