介護・福祉 2019.06.26
医療における質・安全の向上を目指して−基本構想とQMS導入の実例
大久野病院 院長 進藤晃先生
病気を治し日常生活を改善させる目的を持つ医療は、社会活動の基盤となるもの、すなわち「社会インフラ」といえます。東京都西多摩郡で地域医療に貢献する大久野病院 院長の進藤晃先生は「医療が社会インフラであるならば、社会的品質が求められる。医療は専門的な領域で、医療従事者は自ら品質向上に取り組むべき」と語ります。同院が取り組む「医療における質・安全の取り組み」について、進藤晃先生にお話を伺いました。
「質・安全保障の取り組み」とは?−その基本構想
医療は、人の人生に伴走するものであり社会インフラといえる
医療が今ほど発展する以前、病にかかることは生死に直結するものであり、医療は病気を治し死亡リスクを下げることを目的として提供されていました。しかし、感染症対策をはじめとして医学・医療技術は目覚ましく発展を遂げ、多くの病気が治癒するようになりました。そのような流れのなかで、医療は「治す」ことそのものに加え、「日常生活を改善させる」ことを目的として提供される場面が増えています。
病気を治し、日常生活を改善させる目的を持つ医療は、人の人生に伴走するものであり、社会活動になくてはならないものです。このような意味で、医療は社会活動の基盤となるもの、すなわち「社会インフラ」といえるでしょう。
- 100%安全な医療はありえない。医療安全に真摯に取り組むべき
医療が社会インフラであるならば、社会的品質が求められます。医療は専門的な領域であるため、医療従事者は自ら品質向上に取り組むべきです。しかし、「100%安全な医療」というものはありえません。ですから私たちはそれを前提に、ミスの回数を減らす努力と被害拡大防止を目的とした、医療安全対策を含む品質管理に真摯に取り組んでいます。

医療の質とはどのように向上させるのか?
医療とは「安全」が前提にあり、そのうえに「質の保証」が存在します。しかし、そもそも医療における質とは、どのように保証するのでしょうか。
これまで、医療の質は定義されていても、一般化するまでには至っていませんでした。そのため、何らかのインシデントが発生すると、そのような事態を防ぐためにチェックを増やすなどの対応を行い、結果として現場の負担が増加しているという現状があります。
医療の質を保証するためには、まずその定義を知るべきでしょう。なぜなら、定義がなければ結果を測定することは難しく、質の保証・向上を確認できないからです。
- 患者さんの生活や希望を考慮した医療を提供することが重要
ここで、医療の質とは何かを考えるために、医療と工業製品を比較してみましょう。
工業製品、たとえば「住宅」の場合、玄関や台所、リビングといった基本性能を備えただけでは、購入者は満足しません。使いやすい台所や居心地のよいリビングなどがあることで、質の高い住宅となり、購入者の満足度が高まります。そのためには、家族構成や生活環境、住宅周辺の気候などを考慮して設計・建築する必要があるのです。このことから、「製品は、対象者の生活や希望を考慮して提供することで質が高まる」といえます。
では、医療における「製品」とは何を指すのでしょうか。それは「(患者さんの)状態の変化」であると考えています。この「状態の変化」には、維持(状態が変化しない)あるいは悪化(亡くなる)も含まれます。患者さん本人やご家族の生活、希望を考慮した医療が提供されたときに要求を満たし、質の高い医療が実現するといえるでしょう。
しかしながら、医療の質を上げることには難しさもあります。
医療における製品は、通常の工業製品と異なり形に見えないため、患者さんが求めるものと提供の結果を明確に認識できません。また、医療従事者と患者さんの間には大きな知識格差があります。そのため医療従事者は、患者さんが求めているものを推し量ることが求められ、さらにそれを医療用語に置き換えて説明し、同意を得る必要があるのです。
医療安全・質の保証はどのように行うのか?−大久野病院での実例
質マネジメントシステム(Quality Management System=QMS)の導入
医療安全・質を保証するためには、組織的な管理体制が必要です。組織的に質を管理するための方法として、質マネジメントシステム(Quality Management System=QMS)があります。QMSのポイントは、個人の能力に頼るのではなく、システム(資源と工程)で質を保証する点にあります。
当院では、2007年よりQMSを導入し、内部監査、手順の作成、文書管理、方針管理などを行ってきました。内部監査は医師を含めた多職種による2〜3名で構成され、年に2回の頻度で、他部署監査と同部署監査を実施しています。内部監査は、組織内でPDCAサイクルをまわし、業務改善できるシステム構築に有益です。
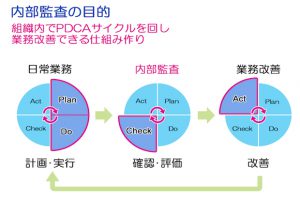
2015〜2016年度の内部監査で改善の機会として検出された「課題数」は、以下のとおりです。
✔2015年度:17件
✔2016年度:41件
その指摘内容には、たとえば「褥瘡管理マニュアルの手順不備」などがあり、それに対して迅速に対応策を講じました。フォローアップ監査では、検出された課題に対する改善状況を確認します。たとえば上記の課題に対しては、以下のような対応策、改善案が実施されました。
1.現行「褥瘡管理マニュアル」の見直しと最新版の作成
2.「褥瘡管理マニュアル」の全体周知(全体会議での周知、保管場所の統一など)
3.褥瘡予防策の実施
4.体圧分散寝具の購入、管理
5.栄養科との連携
このように褥瘡管理におけるPDCAサイクルが組織全体で機能した結果、当院の年間累計新規褥瘡発生件数は、2015年度22件から、2016年度には9件と、大幅に減少しました。
継続的な内部監査とPDCAサイクルによって、自分たちの日常業務を客観的に見直すことができ、さらに他部署が行っている業務への理解が深まりました。そして、内部監査が、日常業務を改善する機会として認識されたことも効果のひとつです。このような小さな改善の積み重ねが、ひいては患者さんやご家族の要求を満たす「期待通りの状態変化」をもたらし、質の向上につながります。
患者状態適応型パス(PCAPS)の活用とその可能性
- 患者さんの状態に合わせた医療介入のプロセス管理を可能に
医療の質・安全保障の取り組みでは、2004年より、東京大学工学系研究科のPCAPS研究会(研究会代表:飯塚悦功先生)の研究事業として「患者状態適応型パス(PCAPS:Patient Condition Adaptive Path System)」の推進を行っています。
PCAPS(ピーキャップスと読みます)は、品質工学の手法を医療に応用したシステムで、医療の質を改善する目的があります。「診療プロセスの類型化」と「各種診療ガイドラインを組み込んだ標準コンテンツの作成」によって、患者さんの状態に合わせた医療介入のプロセス管理が可能になります。
- PCAPSを看護に応用した「看護コンパス」導入の試み
現在はPCAPSを看護に採用したソフト、通称「看護コンパス」を病院に導入する試みを行っています。その機能を簡潔に述べるとすれば「病名を入力すると、看護師が介入するべき項目と時期が瞬時にわかる」というものです。
通常、看護計画にはかなりの時間を要しています。しかし、この看護ナビの導入により、入院直後に計画を作成でき、全体的な計画策定の時間を大幅に削減することができます。このようなスムーズな業務遂行によって残業時間が削減でき、ほかの直接業務にあてることが可能となるのです。
看護ナビは、現在いくつかの大規模な急性期病院で導入を進めており、今後はその結果を活用しながら、システムの改良や導入拡大につなげていきたいと考えています。















