病気 2018.06.18
「栄養ケアなくしてリハなし」リハビリテーション栄養の総論
横浜市立大学附属市民総合医療センター リハビリテーション科 若林秀隆先生
リハビリテーション(以下、リハ)栄養とは、障害を持った方や高齢者などに対し「リハの内容を考慮したうえで栄養管理と、栄養状態を考慮したうえでリハを行うこと」です。栄養状態が悪い場合には、適切な診断・評価によってその原因を追究し、リハ内容を検討する必要があります。つまり、「栄養ケアなくしてリハなし」といえるのです。
リハ栄養とは?
- 患者さんのリハ内容を考慮して栄養管理を行うこと
リハ栄養とは、リハを必要としている患者さん(障害を持った方、高齢者)に対し、「リハの内容を考慮した栄養管理と、栄養状態を考慮したリハを行うこと」をさします。簡潔に表現するなら、スポーツ栄養のリハ版といえるでしょう。なぜなら、スポーツ栄養は選手の種目やトレーニング内容を考慮して栄養管理を、栄養状態を考慮してトレーニングを行うものだからです。
このように、「リハ栄養」の考え方はシンプルです。ところが、これまで実際の医療現場ではほとんど実行されておらず、現在でも決して徹底されていません。私はこの現状に、強い危機感を覚えています。
なぜリハ栄養が必要なのか? 現状と課題
- リハをしている方のなかに低栄養やサルコペニアは多い
リハを行なっている患者さんのなかには、低栄養(栄養状態の悪化によりなんらかの有害事象が生じる状態)やサルコペニア(加齢、活動、栄養、病気によって筋肉量と筋力、身体機能が減少すること)の方が非常に多いです。たとえばある調査 では、低栄養の高齢者の割合が、リハ施設で5割、病院で4割ほどでした。
リハをしている方々について、本人やご家族、そして医療者さえも「あとはリハをすれば状態がよくなる」と考えがちです。しかし、実際には栄養管理をしながらリハをしなければ、患者さんは十分によくなりません。むしろ、ずさんな栄養管理でリハだけを続ければ、逆に悪化してしまう可能性があります。ときに、餓死してしまう場合もありうる のです。このような状況を、早急に改善することが求められています。
- よくならないケースの多くは、低栄養が原因であることも
低栄養によって筋力が低下すると、嚥下障害、人工呼吸器を離脱できない、寝たきりなどにつながります。一見、リハそのものの問題に思われるケースが、実は低栄養を原因として起こっている場合も少なくありません。そういったケースは、当然ながらいくらトレーニングをしても回復に結びつきません。
- 「医原性サルコペニア」発生させてはならない
現在でも、病院内の栄養管理は極めてずさんなことがあります。特に、一部を除いた急性期病院では、すべての入院患者さんの栄養管理が適切に行われているとはいえません。たとえば、誤嚥性肺炎の患者さんが禁食(病態により食事ができないと判断された状態)で経管栄養もしておらず、1日に300kcalにも満たない点滴のみを受けている状態で、リハを頑張ってほしいといわれることがあります。
患者さんが高齢者の場合、若年の方に比べて予備力が少なくなります。そのため、入院中に長い時間ベッドで安静に過ごし、摂取エネルギーが極端に少なければ、あっという間に筋肉量や筋力が低下して、嚥下障害や寝たきりになってしまいます。このような状況を私たちは「医原性低栄養」あるいは「医原性サルコペニア(医療を原因とするサルコペニア)」と呼んでいます。
急性期病院から医原性サルコペニアを出さないためにも「リハ栄養」の考え方をすべての医療従事者がきちんと学んでいただく必要性を感じています。

リハ栄養はどのように行うの?
- 「原因を追究すること」がもっとも大切
リハ栄養では、原因を追究することがもっとも大切です。患者さんが痩せている理由には、以下の通りさまざまな原因が考えられます。
- 単に食べていない、食事量が不十分なもの
- 急性炎症・外傷などの重症の病気によるもの
- 悪性腫瘍(がん)や慢性臓器不全などによるもの
さらに、原因が1つとは限らず、複合的な原因によって痩せている場合もあります。
患者さんが痩せている原因を明らかにしたうえで、それぞれのケースに応じた栄養管理をすることが、適切なリハ栄養には必要不可欠です。
- 「リハ栄養ケアプロセス」に沿ってマネジメントサイクルを回す
現在、リハ栄養では「リハ栄養ケアプロセス」に沿って、以下のマネジメントサイクルを回すことが推奨されています。この「リハ栄養ケアプロセス」は、2017年に作成した新しい方法です。(2018年時点)
- リハ栄養アセスメント・診断推論
- リハ栄養診断
- リハ栄養ゴール設定
- リハ栄養介入
- リハ栄養モニタリング
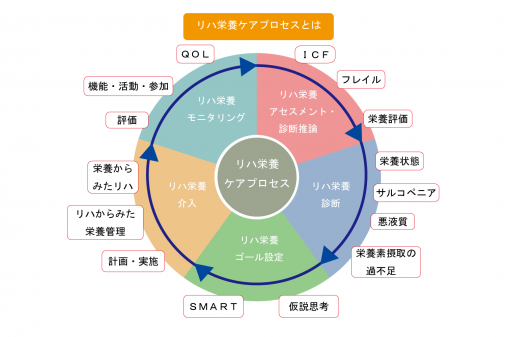
- リハ栄養ケアプロセスのポイント
「リハ栄養診断」で状態と原因を診断する
リハ栄養診断では、低栄養や過栄養(肥満もリハの阻害因子になりえます)の有無とその原因、サルコペニアの有無とその原因、栄養素摂取の過不足とその原因いう3点をチェックします。従来の栄養ケアマネジメントとの違いのひとつは、きちんと原因を診断するようにしたことです。
リハ栄養診断を行うことで、適正な目標設定、大まかな予後の予測が可能になります。
- 「リハ栄養ケアプロセス」に沿ってマネジメントサイクルを回す
リハ栄養ゴール設定では、目標値を明確にします。たとえば、「1か月に体重を2kg増やす」というゴールを設定した場合、体重を維持する場合と比べて「1日にエネルギー摂取量をプラス500kcal」する必要があります。私はこれを「攻めの栄養管理」と呼んでいます。低栄養やサルコペニアの場合には、明確なゴールを設定し、攻めの栄養管理を行うことで、リハの効果を向上させることが可能になると考えています。
低栄養はどのように評価するのか
- BMI値、体重減少率、下腿周囲長を測定する
臨床(患者さんを実際に診療すること)の現場において、患者さんの低栄養を評価するためには、おもに以下の数値を測定します。
- BMI値(体格指数=体重(kg)÷(身長(m)×身長(m)))
- 体重減少率
- 下腿周囲長(ふくらはぎの太さ)
- 「低栄養診断のための観察すべき6項目」でも診断できる
アメリカ静脈経腸栄養学会(ASPEN:アスペン)とアメリカ栄養士会(AND)が発表した「低栄養診断のための観察すべき6項目」では、以下の6項目のうち、2項目に該当する場合「低栄養」と診断することを推奨しています。
- エネルギー摂取不十分
- 体重減少
- 皮下脂肪減少
- 筋肉量減少
- 浮腫
- 握力測定で評価した身体機能
リハ栄養における今後の課題とは
- 「栄養サポートチーム」の積極的活用を
リハが重要であることは、多くの医師が認識しています。実際に、動けない方がいたらリハを、食べられない方がいたら嚥下リハを、といったように、ケースに応じてリハ科へ相談が寄せられます。
しかし、栄養に関する相談はまだまだ少ないと感じています。栄養サポートチームも浸透しつつありますが、一部の医師は「低栄養やサルコペニアをみる目」が不十分であり、それにより「現状の栄養管理が実は不適切かもしれない」という自覚が少ないようにも感じています。栄養に関しては、もっと栄養サポートチームや管理栄養士に相談していただきたいです。多職種で患者さんの栄養をみれば、よりよい栄養管理ができる可能性が高いです。















